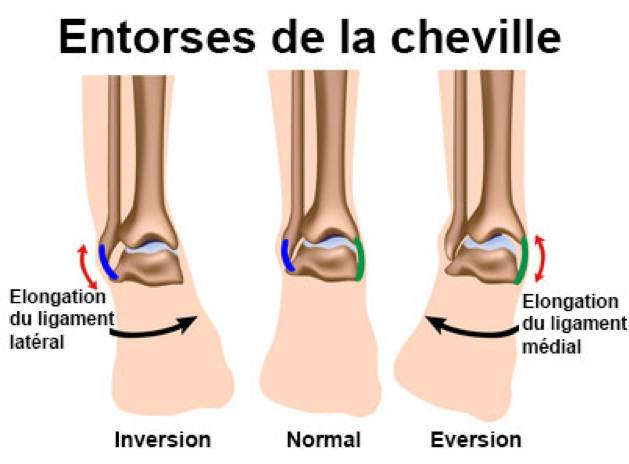
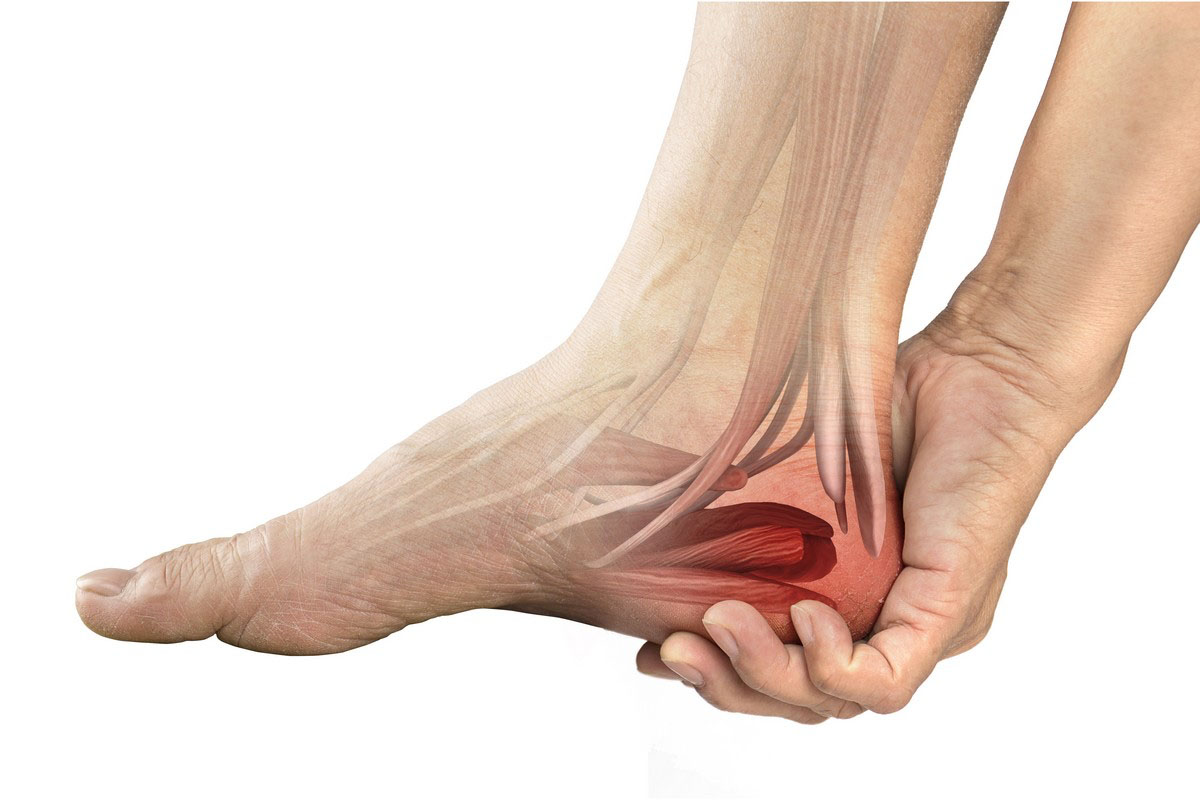
Les signes et symptômes varient en fonction du degré de l’atteinte et peuvent inclure: douleur, œdème (enflure) apparaissant habituellement rapidement, rougeur, chaleur, ecchymose (coloration bleutée) apparaissant dans une période de 48h, diminution des capacités fonctionnelles (mouvements de l’articulation, marche, sports, etc.).
Au cours des 3 à 5 premiers jours, le protocole de traitement approprié peut être résumé avec l’acronyme RICE:
- R: Repos, éviter tout mouvement
- I: Icing (Glacage), appliquer de la glace sur la région atteinte 20 à 30 minutes toutes les deux heures. Toujours utiliser une serviette humide entre la source de froid et la peau.
- C: Appliquer une compression sur la zone enflée à l’aide d’un bandage élastique ou autre (jusqu’à 10 cm au-dessus de la zone atteinte). Maintenir cette compression le plus longtemps possible sur la région enflée (idéalement jusqu’à vôtre visite chez le médecin du sport). Attention à ne pas créer un garrot!
- E: Elévation, maintenir la zone affectée dans une position plus haute que le cœur le plus longtemps possible, préférablement pendant l’application de la glace.